|
LOS MISTERIOS DEL SIDA QUE DESCIFRAN LAS BACTERIAS
------------ Un estudio busca explicar por qué la desregulación inmune de casos severos Por Adriana Chica García |
La alucinante realidad es que nuestro cuerpo tiene diez veces más bacterias que células humanas. Solo en los intestinos habitan 740 especies. Habría que darles las gracias, ya que tales microorganismos trabajan juntos para mantener a raya nuestro sistema. Dentro de esta compleja red de interacciones, un equipo biomédico de la Universidad del Norte busca entender cómo el virus de inmunodeficiencia adquirida (VIH) afecta la ecología microbiana del intestino, y cómo este conocimiento podría generar nuevas medicinas para su tratamiento, que hasta la fecha ha cobrado 35 millones de vidas.
La palabra bacteria tiene una carga negativa en la sociedad, pero la inmensa mayoría repercute en la correcta operación de los diversos sistemas que constituyen el organismo (incluyendo el intestino): el inmune, el cardiovascular y el nervioso central. Aquellas que habitan en los intestinos, por ejemplo, educan al sistema inmune y mantienen un ambiente antiinflamatorio que aportan a los procesos metabólicos, a la adecuada digestión, a la obtención de energía, a la generación de vitaminas 7, al manejo de la insulina, entre otros.
“Cuando el sistema inmune de la mucosa intestinal no está operando adecuadamente, no se logran producir suficientes cantidades de péptidos antimicrobianos o inmunoglobulina A. Eso origina procesos de inflamación crónica, y es lo que pasa durante el progreso de infección por VIH, que en su etapa severa genera el síndrome de inmunodeficiencia adquirida (sida)”, explica Homero San Juan Vergara, PhD. en Ciencias Médicas con énfasis en Microbiología Médica e Inmunología de University of South Florida.
El VIH tiene una fuerte atracción por un subgrupo de células llamadas linfocitos T CD4, que organizan la respuesta inmune. Estas células se encuentran de manera abundante en la mucosa intestinal y sufren tanto en número como en su operación durante la infección. “El agotamiento de las T CD4 es tan brutal que la función asociada a ellas se ve altamente comprometida, como es el caso de la producción de inmunoglobulina A específica, necesaria para regular las bacterias del intestino”, señala San Juan. En ese contexto es cuando aparece la desregulación inmune.
El interés del doctor y del Grupo de Investigación en Biotecnología de Uninorte es entender la interacción del sistema inmune con la comunidad bacteriana del intestino, y encontrar asociaciones que permitan modular esa desregulación inmune que produce el sida. Con los resultados del proyecto —financiado por el programa nacional de Ciencia Tecnología e Innovación en Salud de Colciencias— se podría, incluso, modificar el ecosistema bacteriano buscando interferir con el avance de la enfermedad.
Contexto y dieta definen ecosistema microbiano
Las enfermedades que aquejan al ser humano surgen de la interacción entre la condición genética y el entorno o ambiente. Y la comunidad bacteriana en el intestino contribuye a ambos componentes; pues dicha carga contiene genes que se manifiestan en proteínas y enzimas que asisten a transformaciones metabólicas que influyen en el organismo.
“Ciertos productos del metabolismo bacteriano podrían modular la expresión de ciertos genes de nuestras células y así originar cambios en la apariencia del funcionamiento de las mismas”, aclara San Juan. Pero algo benéfico en condiciones saludables, podría ser, paradójicamente, contraproducente durante la infección por VIH. En general, las bacterias y sus productos no son buenos o malos en sí mismos, sino que depende del contexto en el que se presentan.
La investigación busca identificar bacterias asociadas a la desregulación del sistema inmune para intentar controlar su presencia a través del uso de anticuerpos específicos, antibióticos por espacio-tiempo dirigido, o probióticos que logren expandir la presencia de géneros bacterianos al sistema inmune.0.
Así lo explica San Juan: “Si nosotros logramos identificar cuáles son las bacterias potencialmente patógenas, al dar un probiótico podemos desestimular su presencia o favorecer la de otras bacterias que interactúen positivamente con el sistema inmune”. Para ello analizan y comparan heces de pacientes infectados con VIH y de personas no infectadas.
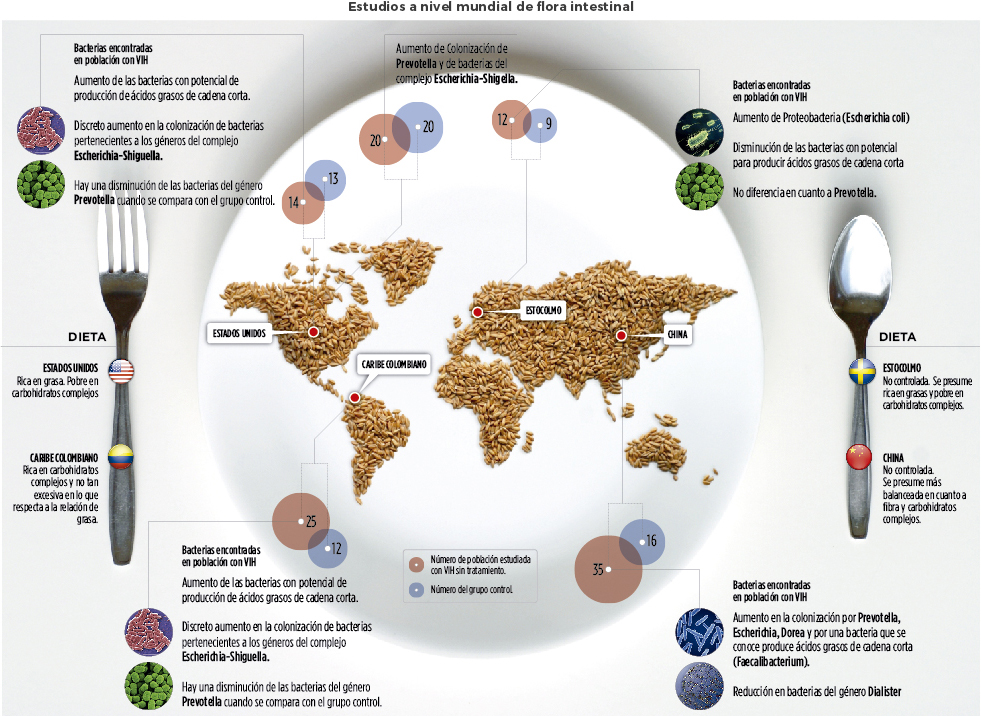
La población estudiada proviene de la costa norte colombiana, y los individuos no infectados fueron similares en edad, índice de masa corporal, género y condición socioeconómica a las personas infectadas por VIH. Lo más importante es que compartan una dieta parecida. Aunque se ha reconocido la presencia de una comunidad bacteriana intestinal compartida por la especie humana, cada individuo tiene variaciones según los alimentos que consume.
“Lo que nosotros consumimos es totalmente diferente a lo que comen, por ejemplo, los países desarrollados, que tienen una dieta rica en grasa saturada y extremadamente calórica. Aquí, al contrario, es enriquecida en carbohidratos complejos. Por eso en nuestro organismo prevalece una bacteria llamada prevotella, capaz de metabolizar carbohidratos y fibra”, expone el docente. Esas diferencias hacen que la manera como las personas responden a diferentes enfermedades o drogas sea distinta de acuerdo con la población a la que pertenece. Y su conocimiento es importante para afinar los tratamientos según la comunidad microbiana de cada población; que no solo está influenciada por la dieta, sino también por el acervo genético, que en el caso de este estudio es de raza mezclada.
En los últimos tres años, el grupo de científicos ha identificado bacterias que marcan separaciones claves entre subgrupos de pacientes con VIH, dependiendo de cuán severa es su enfermedad. También, bacterias que podrían ser potencialmente lesivas en el curso del proceso de la infección, algunas de ellas propias (de la cultura y estructura poblacional estudiada) y otras que son constantes en el ser humano.
Nuevo paradigma, nuevos tratamientos
En general, las investigaciones sobre el ecosistema microbiano intestinal apuntan a desarrollar estrategias proflácticas y terapéuticas para cambiar su composición asociada a enfermedades. Eso ha abierto un nuevo paradigma para nuevas terapias no invasivas, tales como dietas específicas, prebióticos y probióticos; e incluso trasplantes de bacterias para la prevención y tratamiento de distintas enfermedades, como las que afectan al sistema nervioso central e, incluso, en escenarios como depresión y ansiedad.
En enfermedades severas como el VIH, la fauna microbiana influye hasta en el desarrollo de vacunas, pues el ecosistema microbiano que coloniza al humano podría impactar en su efectividad.
La estructura genética de la comunidad microbiana puede proveer información acerca de nuevos compuestos con propiedades terapéuticas a ser usados en distintas esferas; es decir, que ya no solo es la manipulación del ecosistema favoreciendo la presencia de ciertas bacterias benéficas, sino que se pueden identificar nuevas drogas a partir de lo que estas bacterias producen.
Las investigaciones mundiales adelantadas sobre el tema son muy recientes. Solo se han reportado siete artículos en las revistas científicas en cuanto a la relación del ecosistema microbiano intestinal con el proceso infeccioso asociado al VIH. Uno en Uganda (África), el resto en países desarrollados; mayoritariamente en la región Occidental; Estados Unidos y España, específicamente.
No obstante, ninguno de ellos ha revisado cómo el VIH impacta la arquitectura y la estructura microbiana en la población hispana. El primero en hacerlo es el grupo de Biotecnología de Uninorte, en conjunto con Nadim Ajami y Joseph Petrosino, del Alkek Center for Metagenomics and Microbiome Research del Baylor College of Medicine, Houston, Estados Unidos.
Los resultados de su investigación son semilla para nuevas preguntas, cuyas respuestas servirían para el diseño de estrategias terapéuticas contra el VIH que retarden o eviten la aparición de sida.
¿Cuál es el mejor mecanismo para modular las bacterias que tienen efecto inflamatorio? ¿Qué pasa si se logra modular los ácidos grasos de cadena corta por estas bacterias? ¿Se puede prevenir el impacto de los ácidos grasos de cadena corta sobre el sistema inmune? ¿Existen otros productos de metabolismo microbiano que impactan en enfermedades asociadas al sida?
Los análisis continuarán. Mientras, los científicos de Uninorte se enfocan en descubrir los misterios del sida a través de las bacterias intestinales de pacientes costeños.


 español
español inglés
inglés francés
francés alemán
alemán